股票配资炒股 2种肠息肉,几乎100%变成癌!上厕所或6个提示,别等到肠癌才后悔

肠息肉听起来像个小毛病,很多人查出后一笑置之:“不就是长了个小疙瘩?”但你知道吗?某些类型的肠息肉,一旦出现,几乎注定会走向癌变。而是医学界长期观察得出的结论。
你有没有想过,每天如厕时那些被忽略的细节——比如大便形状突然变细、排便习惯悄悄改变、甚至只是偶尔腹胀——可能正是身体在向你发出求救信号?
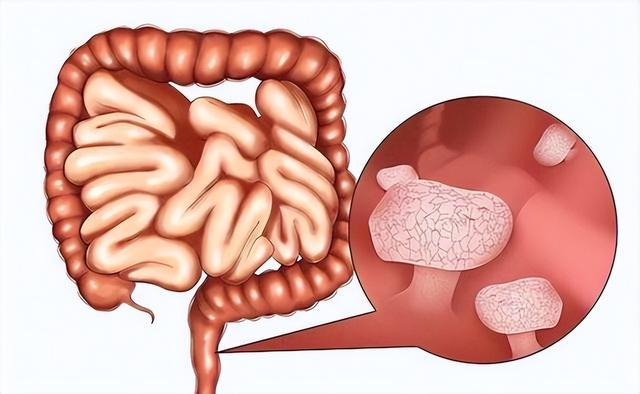
肠息肉是肠道黏膜表面突起的异常组织,多数无症状,却暗藏杀机。其中,腺瘤性息肉和锯齿状息肉(特别是传统锯齿状腺瘤)被公认为高风险类型。临床数据显示,超过90%的结直肠癌都起源于这类息肉,而某些亚型的癌变率接近100%。
这并非夸张。早在20世纪70年代,美国病理学家就通过尸检和内镜追踪发现:直径大于2厘米的绒毛状腺瘤,5年内癌变概率高达40%;若为高级别异型增生,进展速度更快。
而锯齿状通路(serratedpathway)这一概念直到21世纪初才被广泛认识,它解释了为何有些肠癌患者并无典型腺瘤病史。
普通人很难区分息肉类型,因为它们外观相似。但病理学上的差异决定了命运截然不同。炎性息肉或增生性息肉通常良性,而管状腺瘤、绒毛状腺瘤及传统锯齿状腺瘤则属于“癌前病变”。
为什么这些息肉如此危险?关键在于细胞的异型增生。正常肠上皮细胞排列整齐,分裂有序;而异型增生意味着细胞开始失控增殖,核大深染,极性紊乱。一旦发展到“高级别”,离原位癌仅一步之遥。
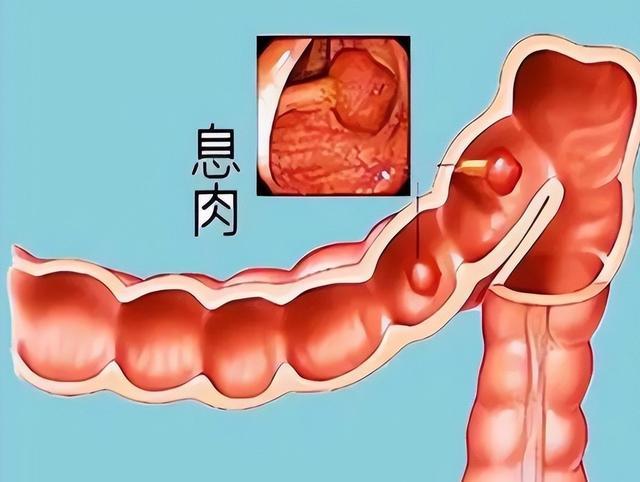
更令人警惕的是,锯齿状息肉常位于右半结肠,位置隐蔽,生长缓慢,且不易出血。很多患者多年无症状,直到肿瘤已侵犯肌层才被发现。相比之下,左半结肠息肉更容易引起便血或排便改变,反而更早被察觉。
身体会不会提前预警?答案是肯定的。虽然早期息肉多无症状,但当其增大或发生恶变时,可能出现以下6种排便相关的变化:
1. 大便变细如铅笔——肿瘤或大息肉压迫肠腔,导致粪便通过受限;
2. 排便习惯持续改变——比如原本规律的人突然便秘与腹泻交替;
3. 便后仍有便意(里急后重)——尤其低位直肠病变常见;
4. 不明原因的黏液便——非感染性,反复出现;
5. 隐匿性出血——肉眼不可见,但粪便潜血试验阳性;
6. 腹部隐痛或腹胀感——尤其饭后加重,排气后缓解不明显。

注意,这些症状并非肠癌专属,但若持续超过两周且无明确诱因,务必警惕。很多人误以为“没便血就没事”,殊不知右半结肠癌早期极少出血,等出现贫血、乏力时,往往已是中晚期。
年龄是重要风险因素。50岁以上人群肠息肉检出率显著上升,但近年趋势令人担忧:30多岁确诊高级别腺瘤的案例逐年增多。这与高脂低纤饮食、久坐、肥胖、吸烟等生活方式密切相关。
遗传也不容忽视。家族性腺瘤性息肉病(FAP)患者,十几岁就可能长出成百上千个息肉,若不干预,100%会在40岁前癌变。虽属罕见病,但提醒我们:基因与环境共同书写疾病剧本。

有人问:既然息肉能切,为何还怕?问题在于,切除不等于根除风险。研究显示,腺瘤切除后3年内复发率约30%,尤其多发、大尺寸或伴高级别异型者,需更密集随访。而锯齿状息肉因边界不清,内镜下易漏诊或切除不全。
更复杂的是,部分息肉存在“跳跃性”生长——看似干净的肠段,数月后又冒出新病灶。这与肠道微生态失衡、慢性炎症持续刺激有关。肠道菌群紊乱可能促进致癌物生成,加速上皮损伤修复中的基因错误。
过去,人们认为息肉生长缓慢,“十年一变”。但最新纵向研究发现,某些高危息肉从出现到癌变可能仅需3–5年,尤其在代谢综合征人群中进展更快。这意味着“等等看”策略风险极高。
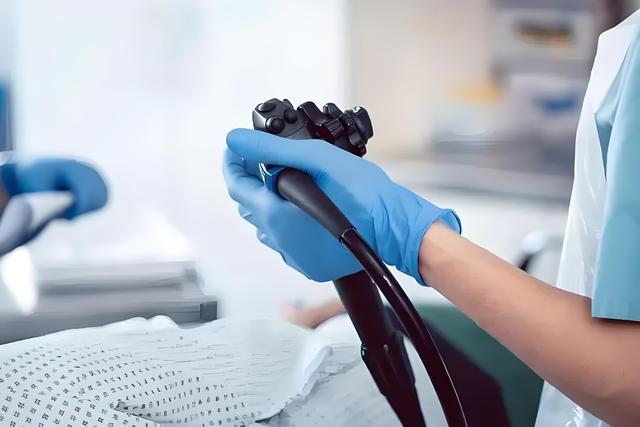
筛查是唯一有效防线。结肠镜仍是金标准,不仅能发现毫米级病变,还可同步切除。但很多人因恐惧、费用或认知不足而回避。无痛肠镜已普及,不适感远低于想象。
粪便DNA检测、CT仿真肠镜等新技术也在推广,但敏感性仍不及直接内镜观察。不要用“没症状”代替医学检查——早期肠癌5年生存率超90%,晚期却不足15%。
值得强调:不是所有息肉都要切。小于5毫米的增生性息肉,尤其位于直肠者,可观察。但任何大于1厘米的息肉、表面分叶、色泽异常或快速生长者,必须病理评估。
生活中如何降低风险?增加膳食纤维摄入(每日25–30克)、减少红肉与加工肉制品、保持规律运动、控制体重,均有流行病学证据支持。阿司匹林在特定高危人群中可能有预防作用,但需医生评估出血风险后使用。
最后提醒:一次肠镜阴性不等于终身安全。根据息肉类型、数量、大小,随访间隔从1年到10年不等。忽视复查,等于把定时炸弹留在体内。
肠癌不是突然降临的灾难,而是多年沉默演变的结果。那两种高危息肉,就像埋在肠道里的“定时引信”,而你的每一次忽视,都在为引爆倒计时。别等便血、消瘦、肠梗阻才行动。早筛、早切、早安心——这是现代医学给普通人最实在的防癌礼物。
声明:本文健康科普内容的专业知识均参考权威医学资料,真实可靠;部分情节为方便理解已虚构,不对应真实医疗场景或个体案例;本文旨在传播科学的健康理念与知识,不构成任何形式的个体化医疗建议、疾病诊断、治疗方案推荐或用药指导;若您出现身体不适,请务必及时前往正规医疗机构就诊。
[1]中华医学会消化病学分会,中国医师协会消化医师分会.中国结直肠癌筛查与早诊早治指南(2020,北京)[J].中华肿瘤杂志,2021,43(1):16-38.
[2](中文译文参考:中华消化内镜杂志,2018,35(3):157-165)
[3]李景南,钱家鸣.锯齿状息肉与结直肠癌发生机制研究进展[J].中华消化杂志股票配资炒股,2019,39(5):352-356.
天瑞投资提示:文章来自网络,不代表本站观点。










